Недооцененная угроза холестерина
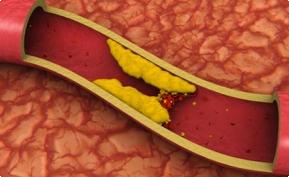
Сердечнососудистые заболевания (ССЗ) являются ведущей причиной смертности в мире. По прогнозам Всемирной организации охраны здоровья, к 2030 году смертность вследствие сердечнососудистых катастроф составит 23,6 миллионов. Одной из основных причин развития ССЗ является атеросклероз сосудов, болезнь, при которой на стенках магистральных сосудов формируются атеросклеротические бляшки. Со временем, бляшки становятся больше и постепенно затвердевают из-за откладывающихся в них солей кальция – кровоток через артерию уменьшается, на пораженном участке может образоваться тромб. Причиной развития атеросклероза является повышенное содержание в крови холестерина – «материала», из которого формируются атеросклеротические бляшки.
Отчет ВОЗ «Мониторинг: профилактика и контроль неинфекционных заболеваний» (25 июля 2012г.): Согласно показателям мировой статистики, 32% случаев ишемической болезни связано с высоким уровнем холестерина в крови. В целом, повышенный уровень холестерина является причиной 2,6 миллионов смертей, 29,7 миллионов случаев нетрудоспособности. Высокий уровень холестерина является одной из основных причин развития заболеваний сердечнососудистой системы и основным фактором риска развития инфаркта миокарда и инсульта. В 2008 году, глобальная распространенность повышенного уровня холестерина среди взрослых составила 39% (37% мужчин, 40% женщин).
Согласно данных ВОЗ, 32% женщин в возрасте от 45 до 69 лет, имеют проблемы с сердечнососудистой системой, что нередко связано с нестабильным гормональным фоном в климактерический период. Дефицит эстрогенов в организме женщины приводит к тому, что содержание липидов (жиров) в крови увеличивается, а, значит, растет риск развития атеросклероза. Эта особенность женского организма в период климакса представляет собой основной фактор риска развития сердечнососудистых катастроф, который недооценивают многие женщины.
Хорошая новость: современный уровень развития медицины позволяет лечить и восстанавливать организм после критических сердечнососудистых катастроф. По данным ВОЗ, 80% преждевременных инфарктов и инсультов может быть предотвращено.
Плохая новость: большинство женщин находятся в группе риска, хотя причины и факторы развития сердечнососудистых болезней известны, и риск можно значительно снизить за счет здорового образа жизни.
Липиды играют важную роль
Нельзя рассматривать холестерин только как «врага» здоровья. Холестерин условно делят на «хороший» и «плохой», что зависит от типа органического соединения, которое переносит холестерин в крови. Такие соединения называются липопротеиды, которые делятся три основных группы: низкой плотности (ЛПНП), высокой плотности (ЛПВП) и триглицериды. Липопротеиды высокой плотности (т.н. «хороший холестерин») используются как «строительный материал» для образования новых клеток, способствует поддержанию водного баланса и выведению жиров из организма. Липопротеиды низкой плотности (т.н. «плохой холестерин») – органические соединения, «оседающие» на стенках магистральных артерий. За счет растущей атеросклеротической бляшки, нарушается кровоснабжение органов, что может стать основой для образования тромбов.
В соотношении вышеназванных органических соединений в крови, должен превалировать «хороший холестерин». Достичь этого можно при помощи коррекции рациона питания, в первую очередь, сократив потребление животных жиров. Согласно рекомендациям ВОЗ безопасным считается потребление до 300 Мг холестерина в день.
Что такое «высокий уровень холестерина»?
Уровень содержания холестерина в крови и связанный с ним риск развития сердечнососудистых катастроф невозможно правильно оценить без учета других факторов: наследственности, динамики артериального давления, курения, избыточного веса и наличия сахарного диабета.
Показатели результатов анализа крови на содержание холестерина могут отличаться, так как для каждой тест-системы разработаны свои комплексы показателей.
Однако следует помнить, что особое внимание на содержание холестерина в крови следует обращать женщинам, которые имеют какие-либо заболевания сердечнососудистой системы. Снижение уровня ЛПНП в крови благотворно влияет на сердечнососудистую систему и в некоторых случаях, может остановить развитие заболевания.
Коррекция питания
Для того чтобы понизить уровень холестерина в крови, необходимо правильно скорректировать рацион питания. Специалисты рекомендуют придерживаться средиземноморской диеты. Эта диета интересна тем, что, по сути, является целой системой питания, где нет запрещенных и разрешенных продуктов, а есть соотношение определенных продуктов в рационе.
Баланс питания и основные продукты средиземноморской диеты:
| Углеводы | цельнозерновой хлеб, макаронные изделия из твердой пшеницы, помидоры, баклажаны, болгарский перец, кабачки, виноград, яблоки, персики, груши, хурма | 60% |
| Жиры | оливковое масло, оливки, немного рыбы жирных сортов | 30% |
| Белки | мясо (кроме красного, без жира), рыба, бобы, горох, фасоль, яйца, нежирные молочные продукты | 10% |
Также, специалисты придают значение омега-3 жирным кислотам: они повышают концентрацию ЛПВП в организме, усиливают действие антикоагулянтов. Основными источниками омега-3 жирных кислот являются оливковое масло, морская рыба, семена льна, яйца. При выборе продуктов также следует помнить, что омега-3 жирные кислоты усваиваются лучше из растительных жиров.
При повышенном уровне триглицеридов, необходимо ограничить потребление алкогольных напитков и кондитерских изделий.
Следует помнить, что для решения проблемы высокого уровня холестерина в крови не всегда достаточно придерживаться вышеописанных рекомендаций. В случае, когда заболевание сердечнососудистой системы уже диагностировано, необходим серьезный подход к лечению: кардинальное медикаментозное лечение или оперативное вмешательство. Однако, как показывает практика, профилактика сердечнососудистых заболеваний – максимально эффективный способ уберечь себя от «сердечных» проблем в будущем.




